Cominciamo da una buona notizia: un anno e mezzo fa, il numero di Fascicoli Sanitari Elettronici (FSE) attivi era di poco superiore ai 12 milioni. Oggi siamo oltre 57 milioni e in tutte le regioni italiane.
Passiamo ora alla cattiva notizia: i medici non alimentano il FSE. Il Cruscotto di Monitoraggio nazionale[2] evidenzia come solo in 3 regioni il FSE viene alimentato (e per giunta al di sotto del 50%), e solo in 7 regioni viene utilizzato appieno dai Medici di Medicina Generale e dai Pediatri di Libera Scelta. E neanche i cittadini utilizzano il FSE quanto potrebbero, poiché nonostante sia attivo in tutte le regioni, solo in 2 di queste è utilizzato in misura superiore al 90%.
Facciamo allora il punto sull’andamento della sanità digitale, per scoprire l’Italia che va e quella che non va, quali sono le barriere, e da dove si potrebbe cominciare per superarle.
L’Italia che va.
Alcuni giorni fa, in riunione con il Gruppo di Lavoro Standard & Interoperability del G7, attualmente presieduto dal Regno Unito, si discuteva del Patient Summary (Profilo Sanitario Sintetico). Regno Unito e Stati Uniti proponevano una propria versione di International Patient Summary, basata su requisiti, formato e codici da loro preferiti, chiedendo agli altri Paesi di allinearsi. Ma in Europa esiste già un Patient Summary, condiviso dai Paesi dell’Unione Europea e già in fase avanzata (terza versione di linee guida per l’adozione), che sarà attivo in Italia tra qualche mese, ossia a partire dal 2022.
Un passo indietro quindi per Regno Unito e Stati Uniti che adegueranno il proprio modello ad uno nuovo, adatto ad includere elementi già curati e adottati dall’UE come, ad esempio, le informazioni di laboratorio.
L’Italia si è quindi dimostrata, in questo contesto, non solo pienamente allineata sulle iniziative europee, ma ha anche potuto assumere una posizione privilegiata rispetto ad altri Paesi extra-UE in ragione di tale appartenenza.
Un altro valido esempio è quello del Digital Covid Certificate, comunemente detto green pass, ampiamente attivo in Italia come risaputo, che già permette a tutti i cittadini dell’UE di spostarsi in Europa grazie al riconoscimento di un formato unico e condiviso.
Perché è così importante cogliere queste opportunità proprio ora?
Per due principali ragioni.
- La prima, perché la trasformazione digitale dei sistemi sanitari è fortemente voluta dall’UE adesso, come strumento di integrazione tra i Paesi per garantire accesso, equità, qualità e scurezza delle cure per tutti i cittadini europei; e pronta risposta alle attuali sfide per la salute (di tipo demografico, epidemiologico, nosografico). E per far questo si sta lavorando ad un Mercato Unico dei Dati Digitali e alla costruzione di uno Spazio Europeo dei Dati Sanitari.
- La seconda, perchè le opportunità economiche per la sanità digitale in questo momento storico sono imperdibili in quanto generosamente sostenute da vari programmi di finanziamento europei (es. Digital Europe Programme, Horizon Europe, Eu4Health)
Questo impegno dell’UE è ben comprensibile visto che alla sanità digitale sono legate enormi potenzialità per promuovere la salute individuale, come: lo sviluppo della medicina personalizzata, che significa rispondere a specifiche esigenze di salute in modo mirato e puntuale; le attività di screening e cure tempestive e precoci, che comporterebbero il miglioramento della qualità della vita e l’allungamento della sua durata.
La digitalizzazione è inoltre promettente per lo sviluppo di una sanità ‘appropriata’ e di precisione, per rendere i sistemi sanitari sostenibili e rispondenti ai bisogni della popolazione, anche in riferimento alla gestione di cronicità e disabilità contenendone l’impatto sanitario, sociale ed economico.
È poi quasi una realtà quella di poter stratificare popolazioni di pazienti in base al rischio di malattie, recidive o complicanze, per plasmare percorsi e piani di cura alle vere esigenze e caratteristiche specifiche.
E anche il rischio di errore umano potrebbe essere ridotto a beneficio dell’aumento della sicurezza delle cure, mediante la produzione di evidenze basate sui dati del mondo reale, per il supporto al processo decisionale individuale, di professionisti e pazienti, e nella logica di un sistema sanitario capace di apprendere (Learning Healthcare System).
Intuitivi sono infine i vantaggi che una armonica e diffusa digitalizzazione del sistema sanitario comporterebbe anche per il controllo delle pandemie, la sorveglianza pro- attiva dei focolai epidemici, l’allerta precoce per adattare tempestivamente la risposta dei sistemi sanitari nazionale e regionali.
Per capire meglio in che direzione si sta andando, abbiamo tra l’altro svolto un sondaggio nell’ambito del Gruppo di Lavoro Evidence & Evaluation della Global Digital Health Partnership (GDHP), che ci ha rivelato come, a livello internazionale, i Paesi concordino sugli obiettivi prioritari nell’allocare i fondi per la sanità digitale. In ordine:
- migliorare i servizi per i cittadini
- migliorare la sostenibilità dei sistemi sanitari
- prepararsi alle pandemie
- migliorare la comunicazione e l’alfabetizzazione digitale
- aumentare le performance degli ospedali.
Ma affinche’ gli investimenti siano produttivi occorre superare alcune barriere, che la maggioranza dei Paesi ha individuato, in ordine di priorità per le principali:
- nello scetticismo degli operatori sanitari
- nella limitata accessibilità per i cittadini
- nella mancanza di organizzazione
- nella immaturità delle infrastrutture
- nelle scarse capacità della popolazione
Proprio su quest’ultimo punto mi vorrei soffermare a proposito dell’Italia e passare all’Italia che non va.
L’Italia che non va.
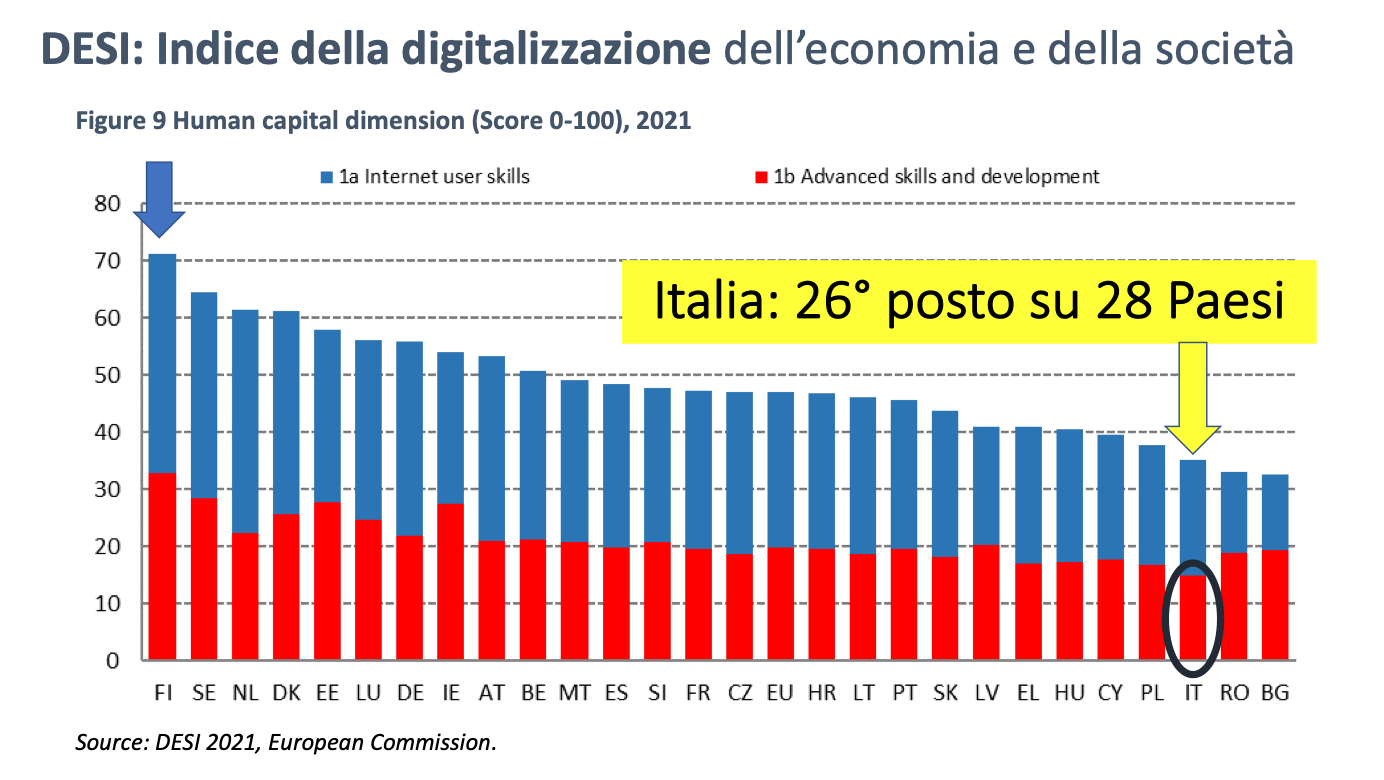
Secondo l’ultimo indice della Digitalizzazione dell’Economia e della Società (DESI) pubblicato alcuni giorni fa e riportato nella figura sottostante, siamo terzultimi sulle competenze digitali (in 26ma posizione su 28 Paesi).
Ma non basta: di competenze avanzate ne abbiamo in proporzione anche meno di chi sta dopo di noi (i due Paesi di coda: Romania e Bulgaria).
La Finlandia, che è invece al primo posto, ha già un Fascicolo Sanitario Elettronico integrato che fa convergere tutta la sanità pubblica e privata del territorio nazionale, e dal 2019 scambia ricette elettroniche con l’Estonia e altri Paesi del Nord Europa.
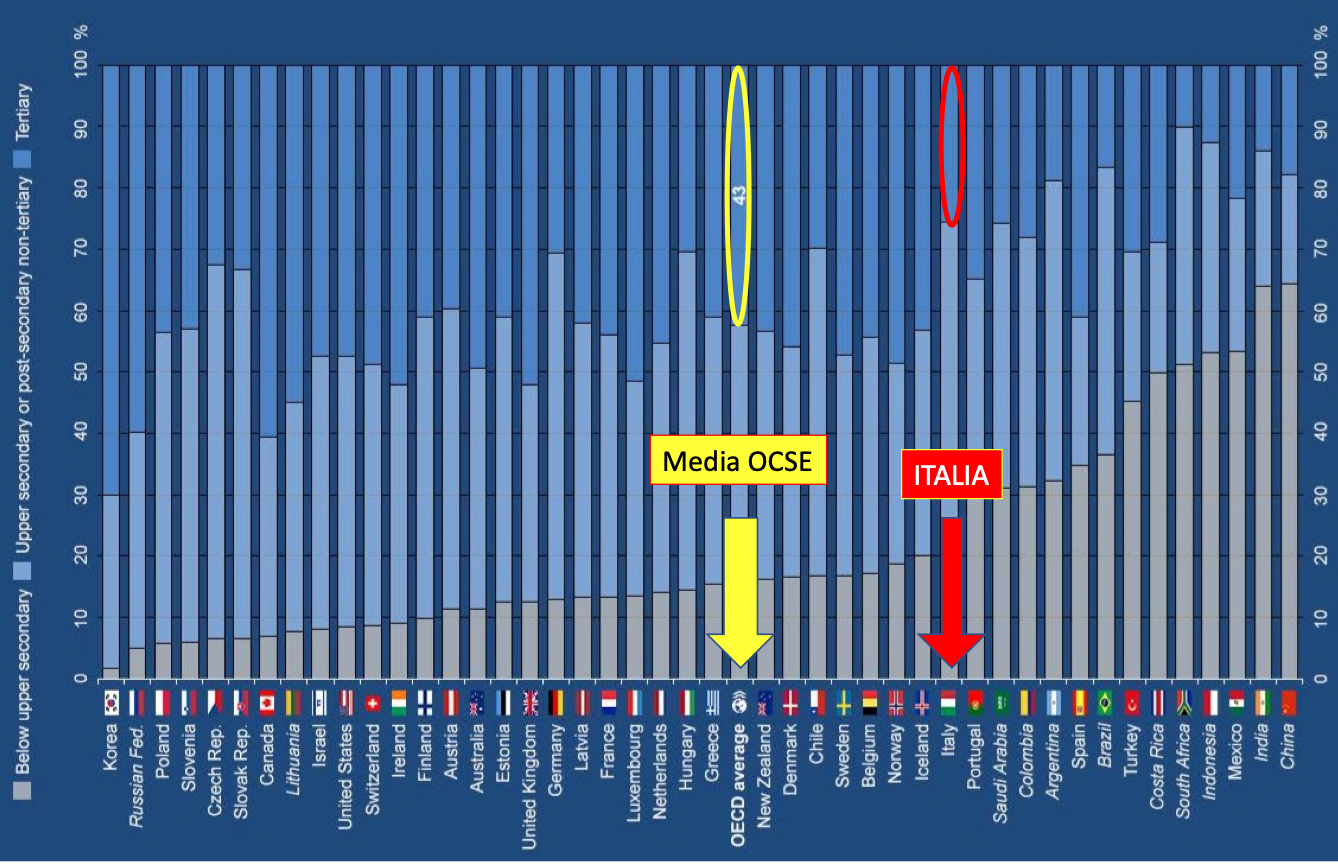
A ben vedere, la questione delle competenze ha radici ancora più profonde. Se infatti andiamo a vedere il livello di istruzione terziaria, ossia universitaria, l’Italia si posiziona sotto la media dei Paei dell’OCSE.
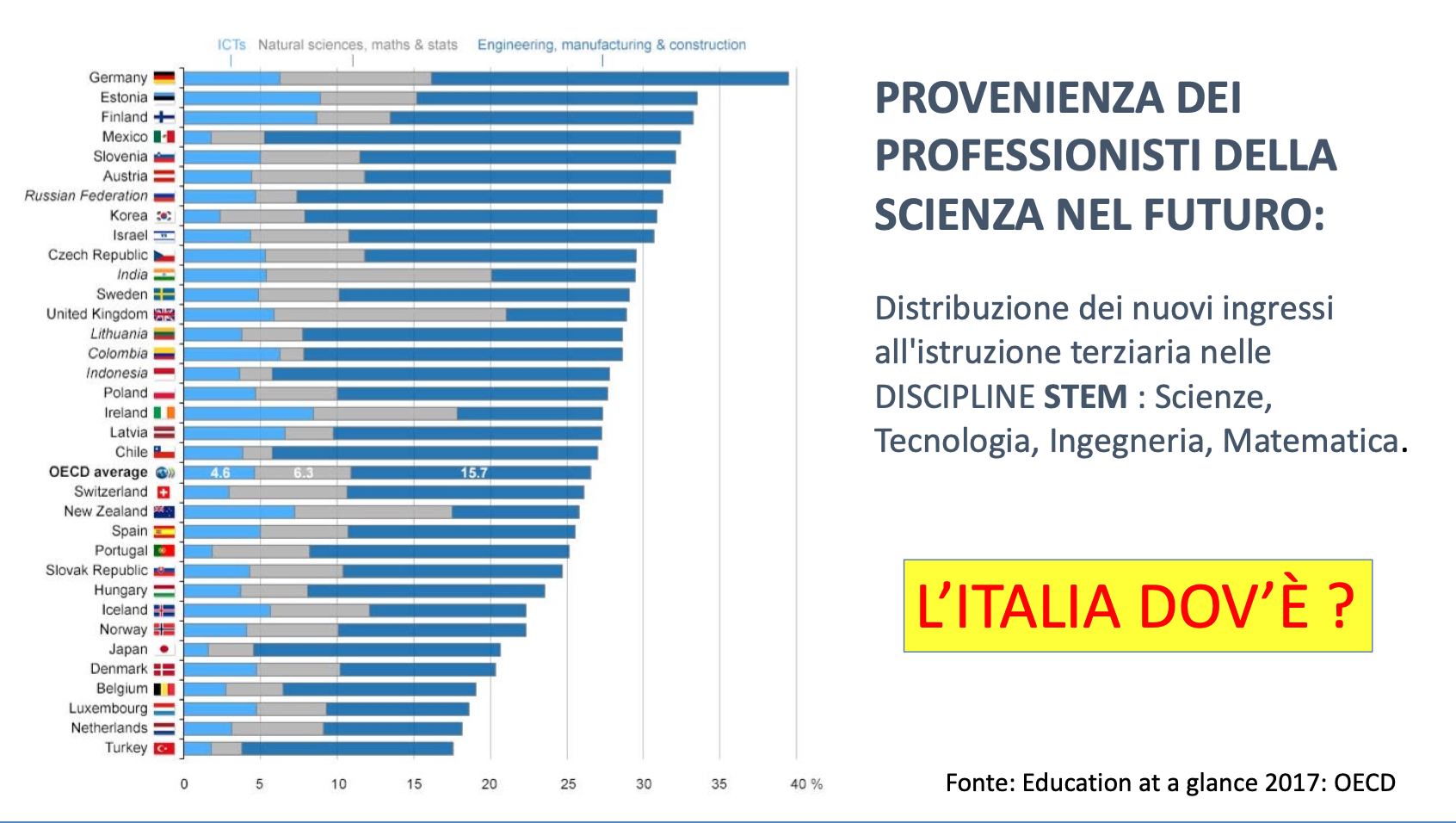
Ma soprattutto, nell’elenco dei Paesi dell’OCSE che prepareranno gli scienziati del futuro, noi dove siamo?
Il PNRR ha previsto investimenti nella formazione, che aiuteranno a superare alcuni ostacoli correlati alla resistenza verso la trasformazione digitale. Ma generare professionisti con le competenze tecnologiche che servirebbero ora per rendere possibile e tempestivo il cambiamento, è ben altra cosa.
E allora, se per sostenere la trasformazione che la digitalizzazione della sanità ci richiede prendessimo ispirazione dal mondo dell’impresa?
Viste le nostre peculiarità e barriere, un modello sul processo di accelerazione del cambiamento mutuato da quel mondo è probabile che possa influenzare in direzione del successo l’operazione di investimento del PNRR sulla sanità digitale, consentendo appunto un’ottimale gestione del cambiamento.
Per realizzarlo, sarà però necessario mettere insieme diverse componenti, ed in particolare: avere una visione; essere in grado di comunicarla; mettere le persone (professionisti sanitari in primis, ma non solo) in condizioni essere parte della trasformazione formandole al cambiamento; coinvolgere nella progettazione del processo tutti gli stakeholder e far questo tenendo a mente che si tratta di una unica filiera che parte dal decisore politico e arriva al paziente; esercitare costantemente un’azione di monitoraggio capillare sugli interventi (basata su indicatori che possano testarne la riuscita), per raccogliere evidenze da cui prendere le mosse in direzione di un continuo miglioramento. Un processo questo che, una volta messo in moto, consentirà al sistema sanitario di apprendere dall’uso delle tecnologie digitali, per evolversi progressivamente.
[1] Estratto della mia presentazione all’incontro “L’Europa e l’Italia: il futuro dei sistemi sanitari”, organizzato a Roma il 16.11.2021 dalla Fondazione Italia in Salute.
[2] https://www.fascicolosanitario.gov.it/it/monitoraggio






 by
by